|
�@�@�@�@�@�@�@�@�@�@�@�@�@�@-�H���S���g�D��- |
�H���̈�����ᇂ͖w�ǝG�������Ƃ���
�܂����A����͐H���̈�����ᇂ̖w�ǂ�
�S���̝G����炩�甭�����邽�߂ł��B
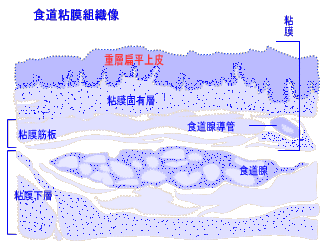
�i�H���S���g�D���������������j�H���S
���ɂ͒ʏ�̑���ɗL��悤�ȋؑw�����
�g�D�������Ă��炸�A�H�����͌��ǂ��
�p�ǂ̏W�܂�S�����w�Z�����A���ǂ�
�����p�ǂ�ʂ��ē]�ڂ����Ղ����߂ɒ�
�ӂ��K�v�ł��i�����������烊���p�߂�
�]�ڂ��N�����Ղ��j�B�H�����͈��|�I��
�j���ɑ������ŁA�D���N����T�O�`�V�O��
��ł��B�i�s�[�N�͂U�O�Α�j
|
 |
�H�����͍L���͈͂̃����p�ߓ]�ڂ�A�H�����̃X�L�b�v�]�ڂ��N�����₷���Ĕ��̂��Ղ����Ƃ���܂��B�H����
�̏ꍇ�͂��ꂾ���łȂ��A��ȐH�����̌������p���I�Ȉ�����i���ł���A�����ɂ��A���҂̐H���̑g�D��
�������Ղ��ɂ���܂��B���ꂪ�H�����̓������Ղ��v���ɂȂ��Ă���܂��B |

