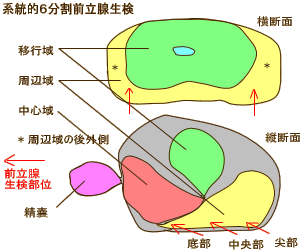
|
|
| �s�@������� |
|
| �@�sx |
������ᇂ̕]�����s�\ |
| �@�s0 |
������ᇂ�F�߂Ȃ� |
| �@�s1 |
�G�m�s�\�܂��́A�摜�ł͐f�f�s�\�ȗՏ��I�ɖ��炩�łȂ���� |
| �@�s1a |
�g�D�w�I�ɐ؏��g�D�̂T���ȉ��ɋ����I�ɔ���������� |
| �@�s1b |
�g�D�w�I�ɐ؏��g�D�̂T�����A�����I�ɔ���������� |
| �@�s1c |
�j�����ɂ��m�F�i�Ⴆ�o�r�`�̏㏸�ɂ��j������� |
| �@�s2 |
�O���B�Ɍ��ǂ�����*1 |
| �@�s2a |
�Зt�ɐZ�������� |
| �@�s2b |
���t�ɐZ�������� |
| �@�s3 |
�O���B�햌���Đi�W������*2 |
| �@�s3a |
�햌�O�i�W�����ᇁi�Зt�A���͗��t�j |
| �@�s3b |
.�ɐZ�������� |
| �@�s4 |
.�ȊO�̗אڑg�D�i�N����A�O����A�����A���A�y��/���͍��Օǁj�ɌŒ�A���͐Z�������� |
|
*1�@�j�����ɂ��A�Зt�A���͗��t�ɔ�������A�G�m�s�\���͉摜�ł͐f�f�o���Ȃ���ᇂ͂s1c�ɕ��ނ���B |
|
*2�@�O���B��A���͑O���B�햌���ւ̐Z���i�A���A�햌���Ȃ��j�͂s3�ł͖����s2�ɕ��ނ���B |
|
|
| �m�@���������p�� |
|
| �@�mx |
���������p�ߓ]�ڂ̕]�����s�\ |
| �@�m0 |
���������p�ߓ]�ڂȂ� |
| �@�m1 |
���������p�ߓ]�ڂ��� |
|
|
| �l�@���u�]�� |
|
| �@�lx |
���u�]�ڂ̕]�����s�\ |
| �@�l0 |
���u�]�ڂȂ� |
| �@�l1 |
���u�]�ڂ��� |
| �@�l1a |
���������p�߈ȊO�̃����p�ߓ]�� |
| �@�l1b |
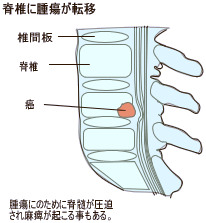
���]�� |
| �@�l1c |
���̕��ʂւ̓]�� |
|
���G�����̓]�ڕ��ʂ�����ł��i�s�����J�e�S���[�ŋL�ڂ���B |
|
|